
Leslie Vargas, Médica Especialista en Neumología y Medicina del Sueño. Miembro Fundador del Tanque de Pensamiento AIpocrates.
Andres Rico, Médico Internista. CEO Aipocrates.
El 15 de marzo se conmemora el Día Mundial del Sueño, una iniciativa que cada año trae un lema que sirve como llamado a la reflexión y permite establecer un objetivo común para las actividades a realizar, de tal manera que todas las personas que trabajamos en medicina del sueño alrededor del mundo transmitimos este mensaje sin importar cultura, idioma o fronteras.
Este año la World Sleep Society, lanza la invitación a recordar que “Haz de la salud del sueño una prioridad”.
Cuando la humanidad no tenía electricidad, el sueño estaba protegido por el ciclo natural luz-oscuridad, ahora con la luz artificial y la tecnología moderna se ha convertido en enemiga del sueño y del buen dormir al interferir con los ritmos circadianos naturales.
La Sociedad Mundial del Sueño por medio de sus publicaciones y material divulgativo, hace énfasis en que la calidad del sueño es un factor determinante para la salud general del ser humano (https://worldsleepsociety.org/), enfatiza en las amplias y variadas consecuencias del sueño deficiente, que sintetizamos de la siguiente manera:
- Deterioro Cognitivo: afecta negativamente la memoria, la concentración y capacidad de toma de decisiones, impactando el rendimiento académico y laboral.
- Riesgo de Enfermedades Cardiovasculares: un mayor riesgo de hipertensión, enfermedades cardíacas y accidentes cerebrovasculares.
- Debilitamiento del Sistema Inmunológico: La privación de sueño aumenta la susceptibilidad a enfermedades.
- Trastornos del Estado de Ánimo: afectando la salud mental y emocional como la ansiedad, la depresión y la irritabilidad.
- Riesgo Metabólico: aumentando el riesgo de obesidad, diabetes tipo 2 y otros trastornos metabólicos.Realmente desconocemos el comportamiento del sueño de los pacientes, es ahí donde los wearables juegan un papel esencial al detectar si hay fragmentación del sueño o desaturación.
Ahora, la tecnología basada en IA que divulgamos en esta comunidad de entusiastas surge como un guardián del buen dormir de la humanidad, una especie de compensación al daño hecho, ofreciendo herramientas prometedoras para el análisis y seguimiento del sueño, con el potencial de ayudar a las personas a mejorar sus hábitos de descanso y contribuyendo a una mejor salud.
Evolución del Diagnóstico de Trastornos del Sueño
El Enfoque Tradicional: Limitaciones del Diagnóstico Clínico
Históricamente, el diagnóstico de trastornos del sueño ha dependido fundamentalmente de la sospecha clínica, un proceso que depende de la experiencia del personal de salud. Se apoya en instrumentos como las escalas STOP-Bang para la detección inicial del riesgo de apnea obstructiva del sueño, el cuestionario de Berlín o el Índice de Calidad del Sueño de Pittsburgh (PSQI) para evaluar la calidad del sueño, y la Escala de Somnolencia de Epworth para cuantificar la somnolencia diurna.
Aunque valiosos, estos métodos presentan importantes limitaciones: son inherentemente subjetivos, requieren tiempo considerable tanto del profesional como del paciente, y carecen de la precisión necesaria para detectar alteraciones sutiles del sueño.
Es importante destacar que estos instrumentos son principalmente herramientas de cribado y evaluación inicial, que ayudan a identificar a los pacientes con mayor riesgo de trastornos del sueño, quienes luego pueden requerir pruebas diagnósticas más específicas, como la poligrafía o la polisomnografía (PSG), para confirmar el diagnóstico.
Esta convergencia tecnológica promete superar las limitaciones actuales, ofreciendo un diagnóstico más accesible, objetivo y preciso. Los algoritmos de IA podrán detectar alteraciones imperceptibles para el ojo clínico, establecer correlaciones entre múltiples variables fisiológicas, y generar diagnósticos predictivos personalizados, todo ello reduciendo significativamente los tiempos de evaluación y los costos asociados al diagnóstico de trastornos del sueño.
La Transformación Tecnológica: Wearables e Inteligencia Artificial para el diagnóstico
En un futuro inmediato, el paradigma diagnóstico experimentará una transformación sustancial mediante la integración de dos elementos tecnológicos fundamentales:
- Hardware de monitorización continua: Dispositivos wearables no invasivos que el paciente puede utilizar en su entorno habitual, capturando datos fisiológicos relevantes durante noches completas sin la artificialidad del ambiente hospitalario.
- Software con motores de inteligencia artificial: Sistemas analíticos avanzados capaces de procesar grandes volúmenes de datos biométricos en tiempo real, identificando patrones y anomalías con una precisión superior a la evaluación humana.
La apnea obstructiva del sueño es un trastorno respiratorio que representa un problema de salud pública por su prevalencia, que según estudios epidemiológicos recientes afecta aproximadamente a 23,4% (IC 95%: 20,9–26,0) de las mujeres y a 49,7% (IC 95%: 46,6–52,8) de los hombres adultos¹.
La magnitud de esta prevalencia hace virtualmente imposible que todos los pacientes con sospecha de AOS puedan ser diagnosticados mediante polisomnografía convencional en laboratorios especializados, centros limitados en número y capacidad. Esta realidad ha impulsado el desarrollo de dispositivos portátiles , accesibles para la población general, que permiten una monitorización respiratoria durante el sueño y así la detección de AOS. Su principal ventaja es que permiten realizar una aproximación diagnóstica temprana en el domicilio del paciente, facilitando la identificación de casos que requieren atención especializada. Teniendo en cuenta que los resultados obtenidos sirven como herramienta para la selección de pacientes que requieren la valoración y confirmación diagnóstica por parte del médico especialista.
La polisomnografía basal (PSG) sigue siendo el estándar de oro para el diagnóstico de la apnea obstructiva del sueño (AOS). Puede realizarse en un laboratorio de sueño o en el domicilio del paciente, y consta de hasta 32 canales de señales, incluyendo electroencefalografía, electrooculografía, cánula y termistor nasal, bandas de pletismografía de tórax y abdomen, y pulsoximetría, entre otros. Recientemente, los estudios simplificados conocidos como poligrafías respiratorias han reducido el número de señales necesarias a 7 en equipos portátiles para el paciente.
Sin embargo, la correcta interpretación de estos estudios aún depende del registro adecuado de cada señal e interpretación de cada señal. Esta limitación se aborda con las nuevas tecnologías, que permiten el diagnóstico con dispositivos pequeños, de mínimo contacto, y aprobados por la FDA.
La integración de la inteligencia artificial (IA) está transformando el panorama del diagnóstico y manejo de los trastornos del sueño. Herramientas de IA se están implementando para la lectura automatizada de polisomnografías, agilizando el análisis de datos complejos y mejorando la precisión diagnóstica. Asimismo, se desarrollan escalas de predicción basadas en IA para identificar individuos en riesgo de apnea obstructiva del sueño y otros trastornos, optimizando la asignación de recursos. Las plataformas digitales y la salud digital se benefician de la IA mediante la creación de aplicaciones y dispositivos que monitorean el sueño en tiempo real, proporcionan retroalimentación personalizada y facilitan la telemedicina en el campo de la medicina del sueño.

Figura No.1. Wearables para monitoreo de sueño. Imágenes tomadas de la AASM

Figura No.2. Información presentada por un paciente en consulta. Imagen propia.
En el caso presentado en la Figura 2, el paciente acudió a consulta con la intención de confirmar la presencia de apnea del sueño. Su preocupación se originó a partir de las frecuentes alarmas de desaturación de oxígeno generados por su teléfono móvil, especialmente durante la fase REM. Este caso ilustra la creciente capacidad de la tecnología para proporcionar mediante el análisis de la frecuencia cardíaca y la saturación de oxígeno una descripción detallada de la arquitectura del sueño.
Existen dispositivos que no está en contacto con el paciente, como el Sleep Rx, que se coloca bajo el colchón y utiliza un sensor neumático para medir la frecuencia respiratoria, el movimiento corporal y la frecuencia cardíaca. Además, monitorea los ciclos de sueño, su duración e interrupciones, así como el ronquido y las alteraciones respiratorias, indicadores de apnea obstructiva del sueño (AOS), mediante sensores de sonido y movimiento. Esto permite proporcionar al usuario un análisis completo de la calidad del sueño y la probabilidad de AOS.
En Colombia, esta tecnología está disponible en una marca de colchones, la cual ya cuenta con registros de patrones de sueño de más de 5,000 usuarios. Estos datos en un futuro podrán ser de gran valor para conocer la calidad del sueño de la población colombiana y ojalá generar modelos predictivos propios.

Figura No. 3. Dispositivo No Invasivo para el Análisis Detallado del Sueño y Detección de AOS. Colchón con sensores Sleep Rx (fines académicos, no comerciales). Imagen tomada de la AASM

Figura No. 4. Dispositivos No Invasivos para el Análisis Detallado del Sueño y Detección de AOS. (fines académicos, no comerciales). Imagen tomada de la AASM
La Transformación Tecnológica: Wearables e Inteligencia Artificial para el tratamiento
El telemonitoreo, potenciado por la IA, permite un seguimiento continuo de la adherencia al CPAP/BiPAP, alertando a los profesionales sanitarios sobre posibles problemas. En el proceso de seguimiento de los pacientes a la fecha, los equipos de presión positiva utilizados para el manejo de la SAHOS o para ventilación no invasiva ambulatoria, han permitido evaluar la corrección del índice de apnea hipopnea, así como el tiempo de uso para corroborar la efectividad del tratamiento y la adherencia al mismo tiempo que no se contrapone con el papel de los wearables, que se posicionan como herramientas indispensables.

Figura No. 6. Dispositivos de terapia de presión positiva con monitoreo a distancia
La IA está revolucionando el seguimiento y tratamiento del SAHOS, especialmente en intervenciones como cambios en estilos de vida, dispositivos de avance mandibular (DAM) y terapia de presión positiva. Algoritmos de IA, pueden predecir la respuesta a la rehabilitación miofuncional o la terapia CPAP/BiPAP, analizando series temporales de datos polisomnográficos y clínicos para personalizar el tratamiento. Por ejemplo, modelos de IA basados en regresión y clasificación (árboles de decisión, bosques aleatorios, máquinas de vectores de soporte) pueden perfilar pacientes con alta probabilidad de requerir BiPAP en lugar de CPAP, optimizando la asignación de recursos.
Las plataformas digitales potenciadas por agentes de inteligencia artificial procesan simultáneamente información proveniente de dispositivos wearables (monitores de actividad física, frecuencia cardíaca y patrones de sueño) y equipos de presión positiva (CPAP, BiPAP), permiten la integración de múltiples fuentes de datos, generando un perfil holístico del paciente. Esta consolidación de datos heterogéneos permite la identificación de patrones temporales y correlaciones entre hábitos diurnos y calidad respiratoria nocturna que serían imperceptibles mediante análisis clínico convencional.
La capacidad analítica de estos sistemas facilita la implementación de intervenciones altamente personalizadas. Los algoritmos predictivos generan recordatorios contextuales en momentos críticos de decisión para el paciente, como notificaciones previas a la hora habitual de cena con recomendaciones específicas sobre composición y tamaño de porciones alimentarias. Simultáneamente, el sistema calibra parámetros terapéuticos de los dispositivos de presión positiva en función de factores como la ingesta reciente de alcohol, cambios en el índice de masa corporal o posición predominante durante el sueño.
Las plataformas digitales con inteligencia artificial transforman el manejo del SAHOS mediante la integración efectiva de datos provenientes de múltiples fuentes. Estos sistemas procesan información de dispositivos wearables y equipos de presión positiva para crear perfiles completos de pacientes que permiten intervenciones precisas y personalizadas.
La principal ventaja de estas plataformas reside en su capacidad para proporcionar retroalimentación contextualizada en momentos críticos de decisión. Estos sistemas no implementan recomendaciones estáticas, sino que adaptan continuamente sus intervenciones basándose en el comportamiento del paciente y su respuesta a tratamientos previos. Al establecer conexiones claras entre cambios en el estilo de vida y mejoras objetivas en parámetros respiratorios, las plataformas digitales con IA aumentan significativamente la adherencia terapéutica y optimizan los resultados clínicos mediante un enfoque personalizado y basado en evidencia. Por ejemplo, pueden enviar recordatorios específicos sobre hábitos alimentarios antes de las comidas, sugiriendo porciones adecuadas y horarios óptimos que minimicen el impacto en la calidad respiratoria nocturna.
Los agentes de IA no se limitan a emitir recordatorios estáticos, sino que implementan estrategias de aprendizaje por refuerzo que se adaptan a las respuestas conductuales específicas del paciente. El sistema calibra tanto el contenido como la frecuencia de las intervenciones para maximizar la adherencia terapéutica, evitando tanto la sobrecarga informativa como la fatiga de notificaciones. Esta retroalimentación personalizada establece vínculos causales claros entre modificaciones en estilo de vida y parámetros objetivos de calidad respiratoria nocturna, potenciando la motivación intrínseca del paciente mediante evidencia cuantificable de mejora clínica.
La IA también optimiza la educación del paciente mediante estrategias de repetición y educación espaciada, adaptando el contenido a las necesidades individuales.
Además, algoritmos de clustering (K-medias, clustering jerárquico, DBSCAN) y reducción de dimensionalidad (PCA) pueden identificar nuevos fenotipos de pacientes, mientras que la IA generativa (GANs, modelos de lenguaje grandes) puede plantear preguntas de investigación innovadoras, impulsando avances en la medicina del sueño. Los algoritmos de aprendizaje por refuerzo permiten ajustar dinámicamente los parámetros de la terapia CPAP/BiPAP, y el procesamiento de lenguaje natural (PLN) analiza comentarios de pacientes para mejorar la adherencia.
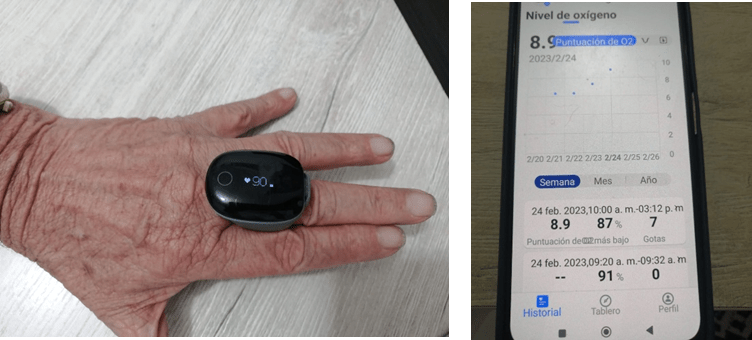
Figura No.7. Imagen de paciente con EPOC y Ventilación no invasiva ambulatoria usando anillo de oximetría. La información es recolectada en su teléfono y evaluada en las consultas de seguimiento. Imagen propia.
Ahora, la posibilidad de hacer el manejo de la AOS de forma virtual es una realidad…

Excelente artículo y panorama tecnológico
Me gustaMe gusta
Excelente, gracias
Me gustaMe gusta