Autor: Luis Carlos Quintero Malo M.D. Especialista y magister Bioetica. Asesor y bioeticista clínico. Miembro de Aipocrates
¿Si a la medicina se le cambia pieza a pieza hasta que ninguna de sus partes originales permanece, sigue siendo la misma?
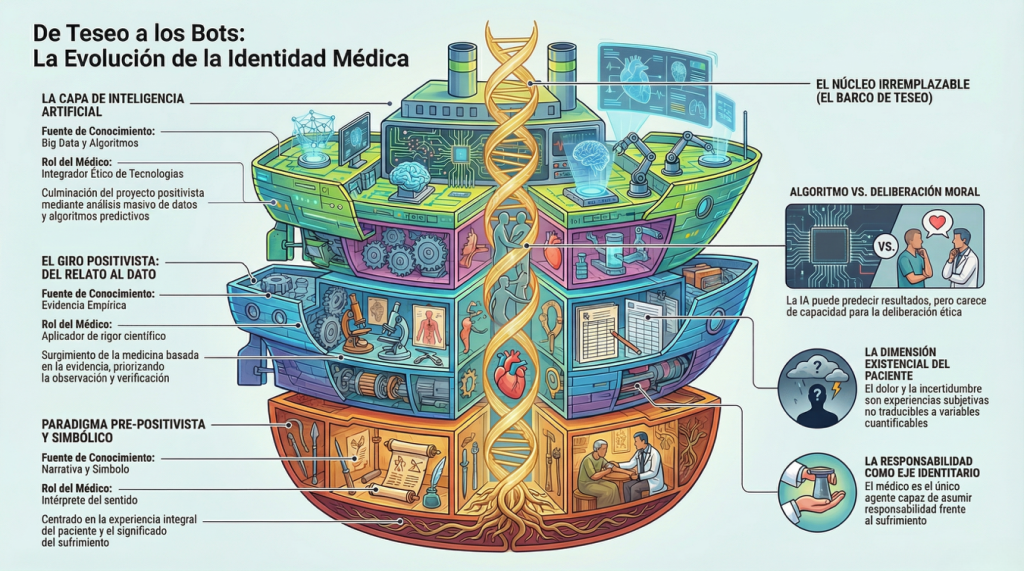
El preguntar nace en la filosofía y ha sido la vía para revelar verdades profundamente humanas, como el ser, la identidad y la percepción de la realidad en varios campos de la ciencia. Una muestra clara es el dilema del barco de Teseo, un cuestionamiento de si una embarcación es reconstruida pieza por pieza hasta que ninguna de sus partes originales permanece ¿sigue siendo la misma?
No es solo un ejercicio intelectual ni una inquietud sobre la identidad, el cambio y la permanencia, encarna una tensión que solo en pocas profesiones se ve y se vive, la medicina es una de ellas. Porque si hay una profesión que ha sido reconstruida sin pausa es esta, ha cambiado de ethos, pathos, técnicas, instrumentos, su lenguaje, su forma de conocer, actores (brujos, polímatas, sacerdotes, últimamente médicos) y su lugar en la sociedad.
Hoy, el médico en el ejercicio de la medicina comienza a compartir su capacidad de análisis y decisión con sistemas de inteligencia artificial, con agentes que aprenden, predicen y sugieren, con “historias clínicas inteligentes” o registros electrónicos que tienen embebidos sistemas de soporte al razonamiento médico potenciados por IA.
Sin embargo, aquel actor antes poseedor del conocimiento y la técnica, ahora en vía de transmutación, seguimos llamándolo médico, y en esa persistencia del nombre se esconde una pregunta más profunda: ¿Qué es lo que realmente permanece cuando todo parece haber sido reemplazado? Para comprender esta tensión no basta con una narrativa histórica; es necesario introducir una lectura epistemológica del ejercicio médico.
El medicine man no operaba bajo un paradigma científico, era carente del rigor experimental, pero se regía bajo una comprensión integral del sufrimiento. Su práctica, aunque reconocía algo que la medicina contemporánea a veces olvida: que la enfermedad no es solo un fenómeno biológico, sino una experiencia vivida.
La medicina no ha cambiado únicamente en sus herramientas, sino en su forma de producir conocimiento. En sus orígenes, el saber médico no respondía a criterios de verificabilidad empírica, sino a marcos simbólicos y narrativos donde la experiencia del paciente ocupaba el centro. Este momento puede entenderse como una etapa pre-positivista del conocimiento médico, donde la verdad no se definía por su comprobación empírica, sino por su capacidad de dar sentido.
Con el tiempo, esta forma de conocimiento evolucionó hacia estructuras más complejas, dando lugar a la figura del médico sabio, como Ibn Sina y Maimónides, quienes integraron observación clínica, reflexión filosófica y deliberación ética en una misma práctica. Aquí, la medicina no era aún positivista, pero ya contenía una aspiración sistemática de conocimiento.
El verdadero punto de inflexión epistemológico ocurre con la modernidad y el surgimiento del positivismo. Tal como lo plantea la tradición inaugurada por Auguste Comte, el conocimiento científico alcanza su madurez cuando se fundamenta en la observación, la experimentación y la formulación de leyes verificables. La medicina adopta este paradigma con una fuerza transformadora: el diagnóstico deja de ser interpretativo y se vuelve verificable; el tratamiento deja de ser empírico en el sentido intuitivo y se convierte en intervención basada en evidencia. Este tránsito marca el paso de una medicina centrada en el relato a una medicina centrada en el dato.
La influencia posterior del neopositivismo, particularmente del Círculo de Viena, refuerza esta transformación al establecer que solo aquello que puede ser verificado empíricamente posee significado científico. En este marco, la medicina consolida su rigor metodológico: ensayos clínicos, estadísticas, biomarcadores, imagenología avanzada. La medicina basada en la evidencia emerge como la expresión más refinada de este paradigma.
Sin embargo, este mismo proceso introduce una tensión fundamental: al privilegiar lo medible, la medicina corre el riesgo de reducir al paciente a un objeto de análisis, desplazando su experiencia subjetiva. La enfermedad, en su dimensión existencial, el dolor, el miedo, la incertidumbre, la vivencia del tiempo en la enfermedad escapan a la lógica de la verificación y no pueden ser traducidas ni reducidas a variables cuantificables.
Es aquí donde la reflexión de Pedro Laín Entralgo adquiere una relevancia crítica: la medicina no puede reducirse a un sistema de conocimiento, porque es, ante todo, una relación. En esa relación, el médico no solo aplica saber, sino que interpreta, acompaña y asume responsabilidad. La epistemología médica, por tanto, no puede limitarse al positivismo; requiere una apertura hacia enfoques integradores que reconozcan tanto la objetividad del dato como la subjetividad de la experiencia.
Esta tensión entre lo objetivo y lo subjetivo, lo medible y lo interpretable, no es un accidente, sino una consecuencia directa del paradigma epistemológico dominante. Como se ha señalado críticamente, el positivismo, aunque ha permitido avances extraordinarios, presenta riesgos importantes en el contexto clínico, entre ellos el de deshumanización al dificultar la captura de la experiencia subjetiva, sin olvidar las limitaciones frente a dilemas éticos complejos.
Además de lo pendiente ¿una cosa más?
En este escenario con tensiones no resueltas, emerge la inteligencia artificial como una nueva capa epistemológica. No se trata únicamente de una herramienta tecnológica, sino de un sistema capaz de analizar y producir conocimiento a partir de colecciones masivas de datos. El Big data, algoritmos predictivos, modelos de aprendizaje automático: todos ellos operan bajo el principio de que la verdad clínica puede ser extraída de grandes volúmenes de información.
La inteligencia artificial representa, en muchos sentidos, la culminación del proyecto positivista: la búsqueda de patrones verificables llevada a una escala que supera la capacidad humana. Sin embargo, esta expansión del conocimiento introduce una paradoja, cuanto más precisa se vuelve la medicina en términos de datos, mayor es el riesgo de perder la dimensión humana del cuidado. La autoridad epistémica del médico se ve desplazada, no porque deje de saber, sino porque ya no es el único que sabe. El conocimiento se descentraliza, y con él, la identidad del médico construida desde el siglo XIX entra en crisis.
El silogismo
Y es precisamente en este punto donde el dilema del barco de Teseo alcanza su máxima profundidad. Si la medicina ha cambiado su forma de conocer, sus herramientas, su lenguaje y ahora incluso su proceso de razonamiento ¿Qué queda? ¿Del médico qué?
La respuesta no puede ser epistemológica únicamente; debe ser ética. Porque la medicina no puede ser definida por el médico y el médico no puede ser definido por la medicina, lo que define al médico no es solo cómo conoce, sino para qué conoce. Desde el medicine man hasta el médico asistido por inteligencia artificial, hay un hilo conductor que no ha desaparecido: la responsabilidad frente al sufrimiento humano. Un modelo de IA puede generar conocimiento, pero no puede asumir responsabilidad. Puede predecir, pero no puede deliberar moralmente. Puede sugerir, pero no puede cuidar. Aquí se revela que la esencia del acto médico no reside en la producción y aplicación de conocimiento, sino en la implementación ética en el contexto de una relación humana.
Por ello, el futuro de la medicina no depende de la tecnología que incorpore, sino de los principios que decida preservar. La beneficencia, no maleficencia, autonomía y justicia no son accesorios, sino condiciones de posibilidad del acto médico. No se trata de abandonar el rigor positivista, sino de superarlo mediante una integración de paradigmas: cuantitativo y cualitativo, objetivo y subjetivo, científico y humanístico. Son, en términos del dilema de Teseo, aquello que no puede ser reemplazado sin que el barco deje de ser el mismo.
En este horizonte, la bioética emerge como el eje articulador que permite sostener la identidad del médico en medio del cambio. La integración de la inteligencia artificial exige una medicina epistemológicamente más compleja y éticamente más sólida.
Así, bajo la óptica del dilema de Teseo, la IA y los bots, se embeben en la medicina, el médico no enfrenta el riesgo de desaparecer, mientras siga siendo capaz de integrar conocimiento, tecnología y ética en el marco de una relación humana auténtica, seguirá siendo, en lo esencial, el mismo, incluso en un mundo donde casi todo lo demás ha cambiado.
En conclusión
En la era digital, donde la medicina ha sido reconstruida pieza por pieza —como en el dilema del barco de Teseo—, la identidad del médico no se define por las herramientas que utiliza, sino por elementos esenciales que permanecen a pesar de la transformación tecnológica.
Los elementos que definen esta identidad son:
- La responsabilidad frente al sufrimiento: Mientras que la inteligencia artificial puede generar conocimiento, predecir y sugerir, carece de la capacidad de asumir responsabilidad. El hilo conductor que une al médico desde sus orígenes hasta hoy es su compromiso ético frente al dolor humano; un algoritmo no puede deliberar moralmente ni «cuidar» en el sentido humano de la palabra.
- La relación médico-paciente: La identidad médica se fundamenta en que la medicina es, ante todo, una relación humana, no solo un sistema de conocimiento. En este vínculo, el médico interpreta, acompaña y asume una responsabilidad que va más allá del dato.
- La integración de la subjetividad y el dato: En una era dominada por el positivismo digital y el big data, el médico es quien debe rescatar la experiencia vivida del paciente. La identidad reside en la capacidad de reconocer que la enfermedad no es solo un fenómeno biológico medible, sino una vivencia existencial (miedo, incertidumbre, dolor) que escapa a la lógica de la verificación algorítmica.
- La capacidad de síntesis epistemológica: El médico moderno debe ser capaz de integrar paradigmas opuestos: lo cuantitativo con lo cualitativo, lo objetivo con lo subjetivo y lo científico con lo humanístico. No se trata de rechazar la tecnología, sino de superarla mediante una inteligencia más compleja que combine el rigor del dato con la calidez del trato.
- La bioética como eje articulador: Los principios de beneficencia, no maleficencia, autonomía y justicia son descritos como las piezas del barco que no pueden ser reemplazadas. Estos valores constituyen las condiciones de posibilidad del acto médico y sostienen su identidad en medio del cambio tecnológico.
En conclusión, la identidad del médico en la era de los agentes reside en ser el puente humano capaz de integrar conocimiento, tecnología y ética dentro de una relación auténtica.
Bibliografía
- Laín Entralgo, P. (1964). La relación médico-enfermo: historia y teoría. Revista de Occidente.
- Laín Entralgo, P. (1982). Historia de la medicina. Salvat.
- Laín Entralgo, P. (1983). La medicina hipocrática. Alianza Editorial.
- Porter, R. (1997). The Greatest Benefit to Mankind: A Medical History of Humanity. HarperCollins.
- Sigerist, H. E. (1961). A History of Medicine. Oxford University Press.
- Foucault, M. (1973). The Birth of the Clinic. Vintage Books.
- Pellegrino, E. D., & Thomasma, D. C. (1993). The Virtues in Medical Practice. Oxford University Press.
- Cassell, E. J. (2004). The Nature of Suffering and the Goals of Medicine. Oxford University Press.
- Topol, E. (2019). Deep Medicine: How Artificial Intelligence Can Make Healthcare Human Again. Basic Books.
- Verghese, A. (2011). “Culture Shock: Patient as Icon, Icon as Patient”. New England Journal of Medicine.
- Avicena (Ibn Sina). Canon de la medicina.
- Maimónides. Aforismos médicos y Guía de los perplejos.
- Díaz Narváez, V. P. (2014). El concepto de ciencia como sistema, el positivismo, neopositivismo y las investigaciones cuantitativas y cualitativas. Revista Científica Salud Uninorte, 30(2).
- Polit, D. F., & Beck, C. T. (2018). Nursing Research: Generating and Assessing Evidence for Nursing Practice. Wolters Kluwer.
- Sanhueza Alvarado, O. (2012). Corriente epistemológica positivista y su influencia en la generación del conocimiento en enfermería. Aquichan, 12(2).
