Inteligencia artificial, arquitectura técnica y la oportunidad real de optimizar el sistema de salud colombiano
Autores: Adriana Beltrán Ostos (1), Luis Eduardo Pino (2)
- Médica especialista en medicina interna y reumatología, Universidad Militar Nueva Granada. Reumatóloga riesgo de fractura CAYRE, Magíster en epidemiología clínica. Estudiante de doctorado en epidemiología clínica, Pontificia Universidad Javeriana. Grupo de inmunología celular y molecular INMUBO, Universidad El Bosque. Miembro fundador de AIpocrates. Coordinadora del grupo AI-Rheumanet-PANLAR.
- Fundador de AIpocrates, CEO de OxLER. MD, M.Sc, MBA.
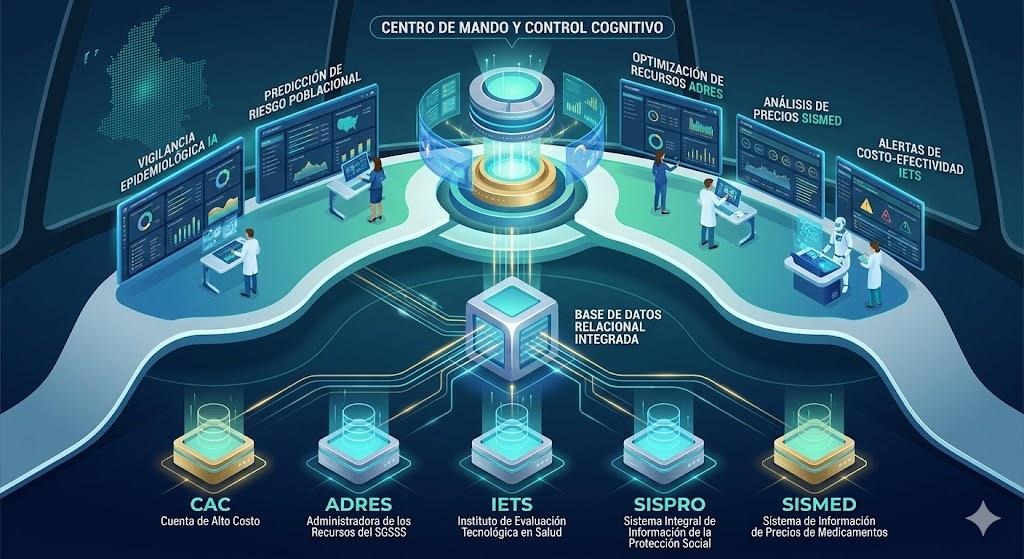
Imagen generada con Nano Banana Pro-2
El reciente debate sobre el incremento de la Unidad de Pago por Capitación (UPC) para el año 2025 (5,36%) -prácticamente equivalente a la inflación— ha reabierto una discusión profunda sobre la sostenibilidad técnica del sistema de salud colombiano. El análisis publicado en Health Economics Review advierte que la decisión carece de sustento técnico-actuarial robusto y podría comprometer la estabilidad financiera y la calidad del servicio para cerca de 50 millones de personas.
Sin embargo, más allá del porcentaje, el problema es estructural. No estamos ante una simple discusión presupuestal. Colombia tiene uno de los ecosistemas institucionales más sofisticados de América Latina para gestionar riesgo en salud, pero lo utiliza de manera fragmentada. Estamos tomando decisiones en un sistema con abundancia de datos, pero sin una arquitectura nacional de inteligencia sanitaria que los convierta en política pública técnicamente informada.
Colombia no parte de cero. El sistema fue diseñado bajo principios de pluralismo estructurado, con aseguramiento, ajuste ex ante de riesgo y una institucionalidad técnica que, en teoría, debería permitir decisiones racionales pero que difiere en la realidad.
La UPC: el corazón financiero del sistema
La Unidad de Pago por Capitación (UPC) es el valor per cápita que la ADRES gira a las EPS para financiar el Plan de Beneficios en Salud (PBS). Constituye un mecanismo de ajuste ex ante de riesgo que busca compensar las diferencias en la estructura poblacional mediante 56 categorías segmentadas por edad, sexo y zona geográfica. Su cálculo se fundamenta en estudios de suficiencia actuarial y representa más del 90% de los recursos transferidos a las aseguradoras, operando bajo principios de competencia regulada. Sin embargo, el modelo actual depende en gran medida de información histórica reciente, no incorpora de manera estructural la multimorbilidad ni integra dinámicamente la introducción de nuevas tecnologías sanitarias. Además, la calidad de los datos utilizados ha sido objeto de cuestionamientos recientes, y los ajustes basados únicamente en inflación desconocen las tendencias estructurales del gasto asociadas al envejecimiento poblacional y a la complejidad clínica creciente.
El cálculo vigente utiliza metodologías actuariales tradicionales y ajustes por tendencia, pero existen alternativas técnicas para fortalecerlo. Entre ellas, ampliar el uso de series históricas, incorporar categorías de riesgo basadas en condiciones clínicas específicas —como enfermedad renal crónica, cáncer o artritis reumatoide— e integrar la multimorbilidad, considerando que uno de cada dos adultos mayores presenta múltiples patologías con mayor impacto financiero. La adopción de modelos bayesianos, técnicas de machine learning y modelos poblacionales de Markov permitiría proyectar presión presupuestal con mayor precisión. Asimismo, el monitoreo dinámico de la razón de pérdida (loss ratio) facilitaría anticipar déficits antes de que se materializaran.
Complementariamente, la implementación de auditoría algorítmica continua —con identificación automática de anomalías, validación cruzada entre diagnósticos y tecnologías utilizadas, y detección temprana de reportes inconsistentes— fortalecería la gobernanza del sistema. El resultado no sería solo mayor precisión actuarial, sino también más transparencia, trazabilidad y sostenibilidad financiera en la toma de decisiones públicas.
Es aquí donde emerge la oportunidad de movernos hacia la modernidad.
La Cuenta de Alto Costo (CAC): el activo clínico estratégico
La Cuenta de Alto Costo (CAC) constituye uno de los activos estratégicos más importantes —y paradójicamente más subutilizados— del sistema de salud colombiano. Desde 2007 ha consolidado información clínica detallada sobre enfermedades crónicas y de alto costo, permitiendo no solo la caracterización epidemiológica de estas patologías, sino también la evaluación comparativa del desempeño de las aseguradoras y la compensación de desviaciones en la concentración de riesgo, es decir un mecanismo ex post. En un contexto de envejecimiento acelerado y multimorbilidad creciente, su papel es estructural, y en países como Colombia debería ser un insumo muy valioso.
Entre sus funciones se encuentran la consolidación sistemática de la información de enfermedades de alto impacto financiero, la compensación solidaria de desviaciones en riesgo, la evaluación de desempeño institucional y el desincentivo de prácticas de selección adversa. Opera, en la práctica, como un mecanismo de estabilización solidaria dentro del aseguramiento. Cuenta además con uno de los sistemas de información más robustos del sector salud: recibe datos periódicos de las EPS, consolida variables clínicas y de desenlace, produce reportes comparativos estandarizados, aplica modelos predictivos —como HIGIA— y realiza procesos de auditoría automatizada que fortalecen la trazabilidad de la información. La CAC ha incursionado también en modelos predictivos avanzados y está iniciando automatizaciones usando IA agéntica.
Con la base de datos disponible en la CAC, el país podría avanzar hacia un ajuste por riesgo basado en condiciones clínicas reales (condition-based risk adjustment), incorporando multimorbilidad, trayectorias clínicas y patrones de utilización. Esto permitiría una UPC más precisa, menor incertidumbre actuarial y una mejor anticipación del riesgo financiero sistémico. El cambio en la metodología de cálculo de la UPC permitiría llevar la discusión hoy casi ideológica de la suficiencia a otro plano matemático.
En términos de aplicaciones concretas de inteligencia artificial, la CAC podría liderar una estratificación dinámica de riesgo poblacional que permita identificar pacientes de alto riesgo, predecir progresión de enfermedad y generar alertas territoriales tempranas. Esto tendría aplicaciones directas en programas de intervención anticipada en enfermedad renal crónica, cáncer o enfermedades autoinmunes, donde el momento de la intervención modifica sustancialmente el desenlace clínico y el costo acumulado. Si estas salidas de datos se integraran con otras torres de control de datos como la que viene trabajando la ADRES podrían generar una bodega relacional de alto impacto que transformase para bien no solo la predictibilidad sino operaciones más profundas de la analítica avanzada, incluyendo niveles de prescriptiva.
Asimismo, podría desarrollarse un grafo de conocimiento clínico (Clinical Knowledge Graph, KGG) nacional construido a partir de diagnósticos codificados (ICD), medicamentos (ATC), Guías de Práctica Clínica del IETS, desenlaces reales reportados por la CAC e indicadores de desempeño desarrollados mediante metodologías robustas ya implementadas por la propia entidad. La integración de estos componentes permitiría detectar incoherencias terapéuticas, monitorear adherencia a guías e identificar patrones de sobreuso o subuso de tecnologías y moverse a lo que llamamos auditoría cognitiva.
Finalmente, la incorporación de modelos de inferencia causal —mediante técnicas como propensity score o modelos longitudinales— permitiría evaluar el desempeño de las aseguradoras ajustado por riesgo clínico real y no únicamente por volumen de servicios. Esto representaría un avance sustantivo hacia una evaluación más justa, técnica y alineada con resultados en salud.
En síntesis, la CAC no es solo un repositorio de datos. Es una plataforma potencial de inteligencia sanitaria que, correctamente integrada, podría transformar la gestión de enfermedades crónicas y de alto costo en Colombia.
El IETS: el núcleo técnico de evaluación de valor
El Instituto de Evaluación Tecnológica en Salud (IETS) ha construido durante más de una década una cultura metodológica sólida, sustentada en revisiones sistemáticas rigurosas, evaluaciones económicas, análisis de impacto presupuestal y procesos de escaneo de horizonte (horizon scanning). Entre sus funciones se encuentran la evaluación de tecnologías sanitarias (HTA), la elaboración y actualización de Guías de Práctica Clínica (GPC), la realización de estudios de costo-efectividad y la estimación del impacto financiero de nuevas intervenciones en el sistema. Se trata, sin duda, de una de las fortalezas técnicas más importantes del modelo colombiano.
Sin embargo, aunque las evaluaciones del IETS son metodológicamente robustas, persisten dos limitaciones estructurales: no siempre están integradas a datos reales de desempeño poblacional y, en la mayoría de los casos, no se encuentran estructuradas como infraestructura digital computable. Las GPC, pese a su rigor, continúan siendo en gran medida documentos estáticos cuya implementación depende de procesos manuales y heterogéneos.
En la era digital, estas guías podrían evolucionar hacia una arquitectura computable. El enfoque Guideline-as-Code permitiría convertir recomendaciones en sistemas de reglas estructuradas y programables, integrables directamente con sistemas clínicos y desplegadas mediante agentes o sistemas multiagente. Esto facilitaría la auditoría automatizada de adherencia, la trazabilidad de decisiones clínicas y la reducción de variabilidad en la práctica. A su vez, la adopción de Living Guidelines —basadas en revisiones sistemáticas vivas y actualización automática de la evidencia— permitiría incorporar de manera inmediata nueva información científica, acelerando la traducción de la evidencia hacia la política pública y la práctica clínica. Estas guías no solo deben tratarse de la evidencia clínica, sino también generar visiones contextuales que impacten en las decisiones para Colombia, no a una simple extrapolación de las guías internacionales.
El valor de esta transformación no radica en reemplazar la evidencia, sino en operativizarla. Convertir la evaluación tecnológica en infraestructura digital activa implicaría mayor coherencia entre decisión clínica, sostenibilidad financiera y resultados en salud, fortaleciendo así el vínculo entre conocimiento científico y gobernanza del sistema.
Arquitectura integrada propuesta
Si a las capacidades existentes se suma una integración real entre la Cuenta de Alto Costo (CAC), ADRES, el IETS y el cálculo de la UPC, Colombia podría transitar de un modelo predominantemente descriptivo —basado en análisis retrospectivos— hacia uno realmente predictivo, anticipatorio y prescriptivo. La articulación de estas instancias permitiría desarrollar modelos de progresión de enfermedad, simulaciones de impacto presupuestal, análisis de concentración del gasto y monitoreo dinámico del loss ratio, con el objetivo de identificar presiones financieras antes de que se conviertan en crisis sistémicas. Otra hubiera sido la discusión nacional de los últimos 3 años en el sector respecto a suficiencia financiera, si esto existiera.
Una integración efectiva entre evaluación tecnológica (HTA), datos clínicos de la CAC y cálculo actuarial de la UPC permitiría estimar costo-efectividad utilizando datos reales de desempeño poblacional, realizar simulaciones presupuestales en tiempo casi real e identificar oportunamente tecnologías obsoletas o intervenciones de bajo valor. El resultado sería una transición progresiva desde un modelo centrado en el gasto histórico hacia uno basado en valor medido en el mundo real y resultados en salud.
El desafío no es tecnológico, sino arquitectónico. Se requiere una estructura organizada por capas:
Nivel 1: Datos. Integración de fuentes existentes —CAC, RIPS, ADRES, DANE y reportes de EPS— bajo estándares de interoperabilidad (p.e. FHIR/HL7) y calidad.
Nivel 2: Modelamiento. Desarrollo de ajuste por riesgo clínico, modelos de inferencia causal, simulaciones presupuestales poblacionales y herramientas predictivas para estimar progresión de enfermedad y presión financiera.
Nivel 3: Evaluación. Integración dinámica del IETS en el circuito analítico, permitiendo que las evaluaciones de tecnologías y guías clínicas dialoguen en tiempo real con datos de desempeño poblacional.
Nivel 4: Gobernanza. Creación de una unidad nacional de ciencia de datos en salud, adscrita al Ministerio de Salud, con capacidad técnica para supervisar modelos, garantizar transparencia y asegurar coherencia entre evidencia y decisión pública. Es decir un centro de mando y control. A esto lo llamamos plataformas cognitivas.
Los beneficios serían particularmente relevantes en enfermedades crónicas y de alto costo. Entre las aplicaciones inmediatas se encuentran la predicción de progresión en enfermedad renal crónica, la optimización del uso de biológicos en reumatología, el monitoreo del gasto en oncología, la identificación de inequidades territoriales y la reducción de hospitalizaciones evitables mediante intervenciones anticipadas.
En síntesis, el sistema ya dispone de los componentes esenciales. Lo que falta es conectarlos bajo una arquitectura de inteligencia sanitaria que transforme información dispersa en decisiones estratégicas sostenibles.
La inteligencia artificial aplicada a la política pública no es un ejercicio futurista. Es una herramienta para manejar sistemas complejos, no lineales y sometidos a incertidumbre constante. En salud, donde las decisiones impactan vidas y presupuestos públicos, la integración entre evidencia clínica, modelamiento económico y datos administrativos no es un lujo técnico: es una obligación ética.
El verdadero desafío no es tecnológico. Es de gobernanza. Sin estándares de interoperabilidad, auditoría algorítmica independiente, ética y liderazgo técnico sólido desde el órgano rector, ninguna herramienta alcanzará su potencial.
El sistema colombiano es rescatable y potencialmente evolutivo. Posee información clínica robusta, capacidad actuarial instalada y una agencia nacional de evaluación tecnológica con estándares internacionales. Lo que falta no es evidencia. Falta arquitectura y enfoque.
La inteligencia artificial no reemplaza a la política pública, la hace medible. Colombia no necesita más datos, necesita convertirlos en decisiones técnicas coherentes, y esa oportunidad, hoy, sigue estando sobre la mesa. Ojalá los candidatos presidenciales y el futuro presidente o presidenta oriente el sector hacia la modernidad, mucho más allá de la sola interoperabilidad de la historia clínica electrónica.
Lecturas recomendadas
- Espinosa O, Rodríguez-Lesmes P, Prada S, Bolívar M, Mejía-Becerra JD, Vecino-Ortíz AI. Health insurance premium in Colombia for 2025: a strictly political-ideological decision without technical-scientific arguments? Health Econ Rev. 2025 Apr 8;15(1):31. doi: 10.1186/s13561-025-00620-z. PMID: 40199827; PMCID: PMC11980290.
- Papalexandris S, Fotiadis T, Seremeti L, Folinas D, Anastasiadou SD. Healthcare Decision-Making Ecosystem Deengineering. Cureus. 2025 Nov 25;17(11):e97719. doi: 10.7759/cureus.97719. PMID: 41458688; PMCID: PMC12739389.
- Hodder RK, Vogel JP, Wolfenden L, Turner T. Living Systematic Reviews and Living Guidelines to Maintain the Currency of Public Health Guidelines. Am J Public Health. 2024 Jan;114(1):21-26. doi: 10.2105/AJPH.2023.307450. PMID: 38091567; PMCID: PMC10726929.
- Ramezani M, Takian A, Bakhtiari A, Rabiee HR, Ghazanfari S, Mostafavi H. The application of artificial intelligence in health policy: a scoping review. BMC Health Serv Res. 2023 Dec 15;23(1):1416. doi: 10.1186/s12913-023-10462-2. PMID: 38102620; PMCID: PMC10722786.
- Castro-Villarreal S, Miksi S, Beltrán-Ostos A, Valencia CF. Incremental Healthcare Costs of Diabetes Mellitus in a Middle-Income Country Using Administrative Healthcare Data. Value Health Reg Issues. 2024 Sep; 43:100992. doi: 10.1016/j.vhri.2024.100992. Epub 2024 May 6. PMID: 38714097.
- Castro-Villarreal S, Beltran-Ostos A, Valencia CF. Estimation of Prevalence and Incremental Costs of Systemic Lupus Erythematosus in a Middle-Income Country Using Machine Learning on Administrative Health Data. Value Health Reg Issues. 2021 Dec; 26:98-104. doi: 10.1016/j.vhri.2021.04.005. Epub 2021 Jun 21. PMID: 34166883.
