Autores:
Andrés Rico – CEO AIpocrates
Liliana Mosquera – Miembro Fundador AIpocrates
Actualmente, en los campos de la práctica médica las actividades implican atención a los pacientes, la educación en pregrado y posgrado, y la investigación en diferente escenarios, desde la experimentación clínica, genética, farmacología, salud pública hasta la bioinformática, entre otras; áreas en las cuales la tecnología ha influido de manera importante, sin embargo siendo el principal determinante y el común denominador en todos cómo el médico interpreta su realidad, cómo piensa, cómo vive y los métodos que utiliza para cumplir sus expectativas.
Figura 1. Los roles del médico hoy
Leyendo la serie de educación médica del New England Journal of Medicine publicada entre 2006 y 2007, llama la atención la referencia a que durante la segunda mitad del siglo XX, la evolución del modelo de atención sanitaria basado en la productividad económica y científica dio relevancia a las actividades con réditos económicos y la aceptación dentro de la práctica clínica a modelos implementados en otros ámbitos de la economía, un modelo industrial de “atención en serie, pago por evento y descuento por volumen”, junto con un mayor reconocimiento a aquellos con mayor volumen de publicaciones, convirtiendo a la educación médica en la cenicienta de la práctica médica, colocándola en un peldaño inferior al asistencial y a la investigación, es decir, la formación del pensamiento y razonamiento médico perdió el protagonismo.
¿Este proceso de transformación ha tenido consecuencias?
Si, y pretendemos exponerlas en el desarrollo del texto, iniciaremos diciendo que en algunos escenarios se escucha a algunos profesores decir “¡es que está generación no es como la de nosotros! Son como de cristal, no quieren estudiar, no se comprometen, no aguantan ni un regaño, nosotros trasnochabamos hasta dos días sin poder decir ni mu!”.
Queda la confusión en el aire si es una añoranza al maltrato o un deseo de poder maltratar por haber sido maltratado, o si esta es una generación de estudiantes consciente de que el médico es una persona, un ser humano que tiene límites fisiológicos y que es sabe del riesgo de Burnout o los riesgos sobre la seguridad del paciente ante la capacidad disminuida de tomar buenas decisiones después de tener un sueño inadecuado durante dos días, además tiene derechos.
También vale la pena preguntar si aquellos que hoy se dicen profesores ¿están realmente comprometidos con la docencia?, ¿la consideran prioritaria?, ¿se actualizan las metodologías de enseñanza, las técnicas? ¿se está en constante actualización o es la misma charla semestre a semestre fruto del cansancio o la sola necesidad por cumplir con el requisito? ¿Hay desánimo por la bajo remuneración económica de la actividad docente?
Por estos días hay preguntas, por ejemplo ¿Cómo es la práctica médica actual y los campos de enseñanza y aprendizaje de la medicina? Podemos evaluar “el paisaje” desde diferentes ópticas, como las perspectivas de los protagonistas.
Protagonista 1. Los pacientes
Desde la perspectiva de los pacientes hay una percepción de deshumanización en el acto médico, sin contacto visual,, un lenguaje cortante, sin empatía ante una serie de expectativas de curación, sanación y alivio, que chocan con una tecnocracia, cuyo exponente es un ente sumergido en el teclado, enredado en la era pseudodigital, donde el computador tiene las funciones de una máquina de escribir avanzada, y los datos quedan sepultados en repositorios.
Figura 2. El costo de la tecnología en la práctica clínica, tomado de JAMA
De hecho, usualmente los pacientes resaltan las siguientes características negativas de la atención médica:
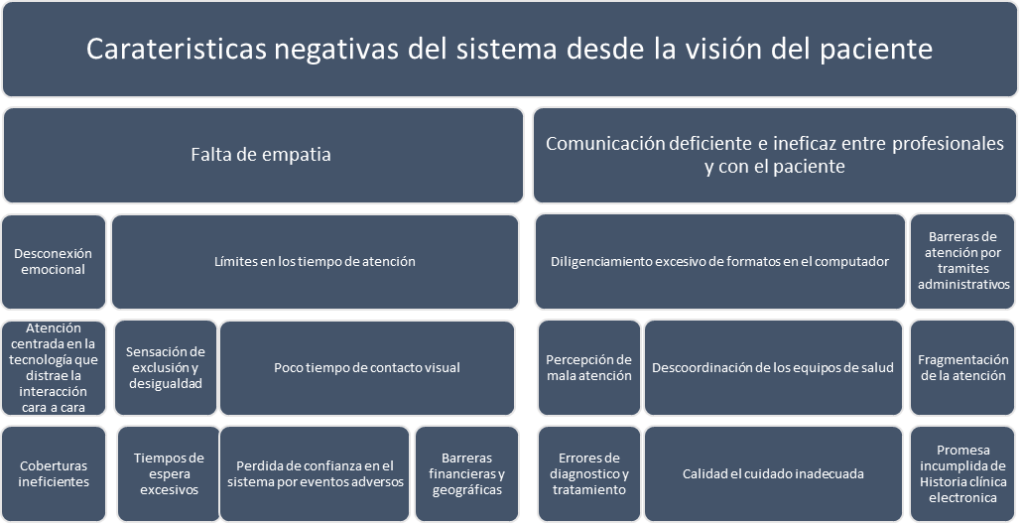
Figura 3. Desde la visión del paciente
La intersección entre la falta de empatía, tiempos de espera excesivos, falta de coordinación entre profesionales de la salud y los desafíos asociados con la eficiencia tecnológica crea una experiencia general negativa para el paciente, generadora de ansiedad, desconfianza y frustración para los pacientes; afectando significativamente la experiencia y percepción del sistema de salud.
Protagonista 2: Los estudiantes de medicina
Desde la perspectiva de un estudiante significa entender cómo la enseñanza médica se desarrolla en un ambiente que gira en torno a la productividad de otra actividad que no es su educación, un entorno médico con consultas limitadas a 20 minutos o rondas médicas, donde la interacción con docentes ya no es una prioridad en los campos de práctica y es en algunos casos restringida, donde no se les permite escribir ni hacer por miedo al riesgo judicial, sin entender que ese riesgo judicial es mínimo si las cosas se hacen bien, se supervisan bien y cumple los requisitos de la Lex Artis y el Código de Ética Médica.
Ahora y siempre se ha escuchado en los ambientes estudiantiles expresiones como “hay algunos profesores que les gusta enseñar y a otros no, no me alcanzo a explicar porque tenía turno en otra parte”.
Como cuando se debe corregir la ruta, es necesario hacer una evaluación y el adagio acerca el no lograr la diana fue por la flecha (el instrumento) o por el indio (operador), encaja perfecto ¿es la causa que los profesores enseñen lo mismo, de la misma manera en los últimos 10 o 20 años? o ¿es la disrupción, que los profesores de medicina no reciban un entrenamiento formal en cómo enseñar y los estudiantes no tengan herramientas para saber cómo aprender en una era de rápidos cambios? ¿Cómo enseñar en la era del Tik Tok, Spotify e Instagram (atención de 30 segundos) con filminas que hacen parte de presentaciones de 120 minutos?
En estos ambientes variantes y restringidos se ha limitado la exposición de los estudiantes a un análisis crítico y reflexivo de los casos clínicos. Al tiempo necesario para que aprendan a hacer, analizar, reflexionar, obtener la mejor evidencia y aplicarla en beneficio del paciente.
En la siguiente gráfica podemos evidenciar el impacto negativo en la enseñanza y en los estudiantes de medicina:


Protagonista 3: Los médicos
Figura 4. La medicina y la vida real
La necesidad de ser eficientes, eficaces y efectivos en la atención médica, problema actual en diferentes sistemas de salud, relegó la formación de habilidades y el desarrollo académico a un segundo plano, el logro de los objetivos de enseñanza y aprendizaje ha sido desplazado comprometiendo la formación integral y capacidad para abordar diversos problemas de salud.
Expresiones como “¡Doctor, hay que mejorar la productividad! Por favor no se demore tanto que se retrasa en la agenda y me demora el consultorio”, “sabemos que es un médico integral, pero tiene que ser más concreto, renuncie a su esencia”, o “nos toca enfocarnos en los problemas, en uno solo, no en todos, para que no mande tantos exámenes y priorice, deje para otras consultas”; reflejan la presión por una mal entendida eficiencia, pues estas presiones llevan a desarrollar estrategias como fragmentar el cuidado “debido a que solo tengo 20 minutos no le alcanzó a ver todo, pero lo voy a mandar al cardiólogo para lo del corazón, al neumólogo para el pulmón, al reumatólogo para las articulaciones, a clínica de dolor para el dolor y nos volvemos a ver con los conceptos”, estrategias denominadas como “tácticas de supervivencia del médico», herramientas para adaptarse a las limitaciones de tiempo, son respuestas a una realidad de consultas limitadas a 20 minutos.
Además de la presión, el médico debe enfrentar en la atención médica una lista de deberes tácitos adicionales a los que están en los manuales de funciones, como:
- No se equivoqué.
- Aplique las guías.
- Llene los campos.
- Sea humanista, sea empático.
- No sobrepase el gasto, sea racional.
- Por favor escuche.
- No se retrase.
- “Póngase la camiseta y atendamos más por menos… vea una extra”.
Aunque el “cuidar la gallina que da los huevos del desayuno” se ha vuelto una necesidad en las economías emergentes, esto ha aumentado los casos de deterioro en la salud del médico desde el punto de vista mental y físico.
Desde el punto de vista del médico las características negativas de la atención médica pueden resumirse en:
Dentro de otros perjuicios en la enseñanza médica por la necesidad y priorización de la productividad, encontramos un mayor volumen en un mismo periodo de tiempo lo cual implica una reducción del tiempo para la interacción Docente-Estudiante, esta presión por ser productivo ha limitando las oportunidades de mentoría, coaching, y otras estrategias de enseñanza como la retroalimentación en un minuto, afectando la transmisión efectiva de conocimientos y habilidades clínicas, formación de competencias, generando defectos en la integración de la teoría y la práctica para los estudiantes y afecta la construcción y desarrollo de aspectos éticos y humanísticos a través del “rol model” y el curriculum oculto.
Protagonista 4: las instituciones y los sistemas de salud
Es un compromiso de las instituciones involucradas en la salud poblacional, comunitaria e individual buscar una interpretación adecuada y mejorada de la atención médica, logrando hasta ahora la utópica idea de un enfoque holístico.
Los encargados de interpretar las variables y los indicadores ¿lo hacen de manera adecuada? ¿Cómo interpretar y darle sentido a los datos y los indicadores para tomar decisiones? ¿Se ha logrado la formulación de KPI y KPO inteligentes y flexibles que optimicen la planeación, y el enfocarse en el cumplimiento de la misión y la visión de la institución?
Todavía hay instituciones de salud que basan su planeación y seguimientos en metodologías de la década anterior, lo que limita su capacidad para abordar eficazmente los problemas. Instituciones centradas en la sostenibilidad financiera, a menudo descuidan la importancia de la conexión humana en la atención médica afectando la relación médico-paciente, lo que realmente fundamenta el preferir una institución sobre otra y pueden caer en la disociación cognitiva de construir estrategias para humanizar la atención médica, pero presionar para aumentar el número de pacientes atendidos, por ejemplo, centrarse en aspectos superficiales, como la programación de citas adicionales para los médicos basados en una productividad promedio del mes anterior del 75% el , son instituciones que se limitan a análisis estadísticos básicos y lineales, la predicción basada únicamente en promedios, en este caso la productividad del médico, puede ser engañosa, en lugar de investigar las causas subyacentes, las variables determinantes y las tendencias de estos fenómenos, sin explorar a fondo la correlación entre variables clave.
Esta falta de profundidad en la interpretación de datos impacta directamente la capacidad de abordar problemas sistémicos en la atención médica y la formación de profesionales de la salud, es un fenómeno administrativo extendido rápidamente. Este enfoque no permite prever si la productividad del médico alcanzará el 100% en un día determinado o evaluar la idoneidad de la metodología de programación de la agenda. Este comportamiento refleja una especie de pandemia administrativa que favorece la visión a corto plazo.
Adicionalmente han afectado la formación integral de los estudiantes de las ciencias de la salud, al disminuir los tiempos protegidos para la mentoría, el análisis reflexivo y crítico de los casos clínicos, comprometiendo la posibilidad de lograr uno de sus objetivos prioritarios: la excelencia, ética y humanística en la práctica clínica futura.
Las instituciones deben revisar sus enfoques educativos para asegurar ecosistemas educativos que favorezcan en los médicos en formación el desarrollo de una ética sólida y valores humanísticos, además de la adopción de políticas que lleven a una implementación y utilización de las herramientas tecnológicas más allá del computador como una máquina de escribir y las pantallas como una barrera para el contacto visual entre el paciente, el médico y los estudiantes.
Es preocupante en la era de la inteligencia artificial, la actual superficialidad en los análisis, las instituciones deben avanzar hacia un análisis predictivo, utilizando herramientas que consideren la multicausalidad y la multidimensionalidad, para comprender mejor las tendencias y tomar decisiones informadas.
Es imperativo que los funcionarios institucionales evolucionen del pseudoanálisis descriptivo basado en promedios a uno completo con el uso de herramientas accesorias como la mediana, la moda y la tendencia, que se avance a los análisis predictivos y prescriptivos. Esto implica aprovechar herramientas analíticas avanzadas, que permitan anticipar tendencias, identificar patrones y reformular estrategias para mejorar la atención médica y la educación en las ciencias de la salud.
Por ejemplo, para abordar las quejas de manera efectiva, las instituciones deben ir más allá de un análisis superficial, se pueden integrar herramientas de análisis de sentimientos basadas en inteligencia artificial, para identificar y evaluar las posibles causas, obteniendo una comprensión más completa de las preocupaciones de los pacientes, los médicos y los estudiantes, permitiendo la el diseño y ejecución de soluciones más efectivas.
Aunque en el artículo reciente de JAMA de Schulman, Nielsen, Patel, K. AI Alone Will Not Reduce the Administrative Burden of Health Care. JAMA 2023, cita dos reglas mencionadas por Bill Gates:
1ª regla: cualquier tecnología automatizada aplicada a una operación eficiente magnificará la eficiencia.
2ª regla: si la automatización se aplica a una operación ineficiente magnificará la ineficiencia.
La Cuádruple Meta y el Papel de las Instituciones:
Las instituciones tienen la responsabilidad crucial de formular y aplicar estrategias para alcanzar la Cuadrúple Meta propuesta por Porter en 2012. Esto implica no solo centrarse en la mejora de la salud de la población y la experiencia del paciente, sino también en la reducción de costos y el apoyo al bienestar y desarrollo profesional de los profesionales de la salud, rompiendo la disonancia cognitiva planteada anteriormente, al adoptar un enfoque avanzado basado en el análisis de datos, en un contexto de la ética y el humanismo en la práctica médica.
El cambio de paradigma buscando la consecución de la Cuádruple Meta y usando herramientas impulsadas en modelos de inteligencia artificial permitirá una atención médica más efectiva y centrada en el paciente, así como una formación médica más integral y sostenible.
En la complejidad del entorno actual de la atención médica, en sus tres esferas, la asistencial, la docencia y la investigación, las características negativas identificadas desde el punto de vista del paciente, el estudiante y del médico se plantean desafíos generados por la presión de la productividad que ha impactado tanto en la calidad de la atención como en la formación médica.
En que nos ayudaría a mejorar la IA con respecto a la toma de decisiones administrativas, optimización de flujos de trabajo, diagnóstico y tratamiento
Tras tener contacto con modelos y herramientas para la práctica clínica como INTERNIST-1, Caduceo o MYCIN entre otros, que se han desarrollado desde la década de 1970, el planteamiento del problema que intentaron solucionar, la metodología, aciertos, fracasos y lo que permitieron crear después, nos conduce a una reflexión, a la pregunta ¿es la IA la solución (panacea, redención o la bala mágica) para lograr una práctica médica centrada en el paciente?
No se requiere una búsqueda exhaustiva, la respuesta es: No aún, la inteligencia artificial estrecha o específica es una herramienta para un problema, aunque la inteligencia artificial generativa aparenta ser el paso inicial para el logro de la inteligencia artificial general.
Debemos cambiar el planteamiento de las preguntas:
| Pregunta actual | Pregunta con un re-enfoque |
| ¿Qué queremos de la inteligencia artificial? | Con la conformación de equipos exponenciales ¿qué solución se requiere? |
| ¿Qué esperamos de la inteligencia artificial? | ¿Cómo podemos generar herramientas éticas y útiles? |
| ¿Qué nos puede dar la inteligencia artificial? | A través de capacitación ¿qué podemos lograr con la IA? |
El mejoramiento de la inteligencia natural con la inteligencia artificial requiere de la intersección del pensamiento crítico humano con la implementación ética de las herramientas y los modelos de inteligencia artificial, con un aprendizaje continuo en la interpretación de los resultados y la tolerancia a la incertidumbre.
La utilidad de la inteligencia artificial depende del entendimiento del proceso, desde el inicio con la identificación del problema, la construcción de la pregunta a resolver, cómo se diseña, desarrolla (programa), entrena (en caso de ML supervisado), válida, prueba (métricas) y construye el modelo para la industrialización de la herramienta.
La inteligencia artificial como una herramienta, que si es bien utilizada y la liberamos de los objetivos maliciosos, tiene un potencial de beneficio en términos de reducción del burnout médico, mejorar el logro de los objetivos de aprendizaje, la formación de médicos con un razonamiento médico con mínimos potencial de sesgos y la capacidad del buen uso de las herramientas tecnológicas, mejorará la racionalidad del gasto, disminución del error médico y el uso de herramientas en la educación para mejorar el desempeño académico.
Lo que puede salir mal…
Tenemos miedo que la IA nos reemplace, pero no hay una acción real para evitar alumnos “mal formados” o que “colegas” por un menor precio les quiten su trabajo o pensamientos de directivos miopes que manifiestan “si voy a tener una máquina que me reemplace esa función ¿para qué voy a contratar humanos?”.
Como nos ha mencionado el Dr. Luis Pino “La inteligencia artificial no podrá arreglar ni mejorar la estupidez humana, una estupidez humana con IA solo será una estupidez potenciada”.
Fig 5. La irrelevancia humana en la era de la IA. Una decisión vs un destino
Este escrito no busca ser la última palabra ni una guía específica de cómo implementar herramientas y modelos basados en inteligencia artificial en salud, busca plantear principios esenciales de discusión en un momento que demanda una transformación profunda para mejorar dos aspectos que históricamente se han presentado como contrapuestos y se aborden como complementarios, la productividad y la atención médica. Es necesario implementar políticas que fomenten estrategias que impulsen este cambio.
Los médicos mediocres en términos académicos o humanísticos, aquellos que no aporten una atención basada en valor, podrán ser relegados o sus funciones automatizadas, aquellos que no logren adaptarse a los cambios que implica la práctica clínica, la cual no ha sido estática, sino que ha variado y ha adaptado nuevos componentes como el estetoscopio, el electrocardiógrafo o el resonador, es la Inteligencia Artificial el estetoscopio del siglo 21 como lo plantea el Dr. Bertalan Mesko en su blog https://medicalfuturist.com/ibm-watson-is-the-stethoscope-of-the-21st-century/ o ¿estaremos asistiendo pronto al lanzamiento de una herramienta de Inteligencia Artificial que integre conocimiento (LLM), habilidades de percepción e interpretación (Fonendoscopio digital CORE | 3M Littmann)) y reemplace los cardiologos del siglo 21 ?
Figura 6. ¿ha cambiado la práctica clínica?
Durante las últimas siete décadas, la educación médica ha girado en torno a la generación y memorización del volumen del conocimiento y en las últimas tres décadas se ha refinado hacia un enfoque basado en evidencia y guías de práctica clínica. Sin embargo, ha habido una carencia de énfasis en la gestión del conocimiento, ahora con el surgimiento de las herramientas tecnológicas y plataformas educativas a un segundo plano, como Obsidian, Notion, Hypernotes o Anki, plataformas como Miro, Algor o Canva, ChatPDF, Zotero, sin excluir herramientas como BERT y Chat GPT que son más genéricas, pero ¿podrán ser reemplazadas las universidades y los profesores? ¿Podrá el “transfer learning” no ser un término de inteligencia artificial sino con estas herramientas un despertar de una evolución de la inteligencia humana?
En este momento se pueden diseñar y construir herramientas de Inteligencia Artificial para el plagio, el diseño de ciberataques, el mal uso puede aumentar los sesgos y las brechas sociales.
¿Hay Esperanza?
Figura 7. La fuerza vs el lado oscuro, esperando una decisión
El panorama parece incierto, pero realmente tenemos una esperanza, como en Star Wars, la lucha entre la fuerza y el lado oscuro, de un lado Yoda, Obi Wan, del otro Darth Vaeder y el Canciller Palpatine, no se trata de un enfrentamiento, se trata de tomar decisiones.
Tenemos que comprender que si la Inteligencia Artificial genera bien o mal es consecuencia de la decisión de cómo implementarla, ya sea para la optimización de procesos, una mejor educación, servicios más humanizados, mejoras en la comunicación, todo depende del lado de la fuerza en el que queramos militar.
Es imperativo y no es responsabilidad de la inteligencia artificial:
- Que el humano abandone el modelo industrial de atención médica basado en la productividad por volumen, responsable de la fragmentación del cuidado.
- La industrialización ha conducido al Burnout en el personal sanitario.
- Que el humano cambie el eufemismo, el sofisma y la realidad de la consulta de 20 minutos, que casi siempre resulta ser un esfuerzo inútil, ineficiente, una suma de intentos descoordinados, desorganizados para la mayoría de casos de interés.
- De no ser cambiado, la inteligencia artificial no puede ser culpable de la deshumanización, un fenómeno previo al desarrollo e implementación de la IA en la medicina, preocupa que no se vea el interés en algunos de los médicos, por la persona cuando la abordan.
Al consultorio se debe un punto de encuentro, para la expectativa de una visión humana por parte del paciente y un esfuerzo técnico para el médico, sin embargo, muchos requerimientos, muchos conceptos se dispersa la atención, en un contexto de tiempo limitado, genera estrategias de adaptación como la fragmentación del cuidado, lo cual eleva costos y muchas veces no resuelve el problema del paciente, desenfoca y genera parálisis por análisis, una inacción persistente, inercia clínica, terapéutica y administrativa.
El problema no es la inteligencia artificial, es la usabilidad, aplicabilidad y la robustez del modelo, no se trata de muchos datos, se trata una base de datos que permita la obtención de la información y la generación de conocimiento, demasiada información
El estudiar y sumergirnos en la Inteligencia artificial, nos ha llevado a un continuo proceso reflexivo, la inteligencia artificial no llega a un mundo perfecto con una práctica clínica perfecta y equilibrada, llega con alto riesgo de sesgos y mala utilización, la venta de humo y de modelos inútiles, aunque la inteligencia artificial bien usada (enfocada y ética) puede ser una herramienta que permita abordar aspectos que favorezcan la evolución de la atención médica para centrarse en proporcionar un cuidado más humano, accesible, coordinado basado en las necesidades del paciente y centrado en en el bienestar del paciente y los médicos .

Execelente análisis. Es cierto la tecnología es el producto del pensamiento humano y cuando ésta es mal utilizada puede ser catastrófica. Los profesionales de la salud debemos estar a la vanguardia de los adelantos tecnológicos para hacer el mejor uso de ella. Es preocupante la formación del personal médicoa actual, bajo la imágen de lo que se está haciendo en la práctica médica, sin emabargo si creo que hay un facilismo del recurso a formar, ofrecido por la información que las redes ofrecen.
Me gustaMe gusta
.Rehumanizacion.Volver a la semiología,al razonamiento,a la interpretación del mercado de la literatura y la falsa farmacología
Me gustaMe gusta